刻み食・やわらかい食品は本当に食べやすいか?
今回は「刻み食」「やわらかい食品」について考えていきたいと思います。
口腔機能が低下している方に提供されることが多いこれらの食形態ですが、実は一口大での食形態よりも「食べにくさ」や「誤嚥リスク」「食べる際の疲労感」が増す
という研究結果が出ています。
配慮を行ったつもりの「刻み食」「やわらか食」で、なぜそのような結果が生じるのか?
「刻み食」「やわらか食」の特性についてまとめていきます。

飲み込む直前の食べ物の物性
各形態の特徴を考える前に、飲み込む直前、食べ物はどんな状態になっているかについてまず考えてみましょう。
私達は飲み込むまでに咀嚼をします。咀嚼によって食べ物を噛み砕き小さくてしていくだけでなく、唾液と混ぜ合わせることでその物性を嚥下に適した形へ変化させていきます。
人がごっくんと飲み込むことができる各物性を嚥下閾値と呼びます。
「嚥下閾値」とは何か?
人にはそれぞれ固有の嚥下閾値(swalloeing threshold)が備わっており、同一食品を同じ人に何回咀嚼させても、嚥下までにほぼ一定の咀嚼回数が得られることが知られている。
私たちは普段特別な意識をしない限り、「何回噛んだから飲み込もう」とコントロールしているわけではありません。
それにも関わらず、同じ食品を同程度の量口の中に入れると、生じる咀嚼の回数はコントロールされています。
これは咀嚼の回数を制御しているわけではなく、口腔内の感覚器官が食塊の物性をモニタリングしており、食塊が嚥下に適切な物性になるまで咀嚼を行っているためです。
この嚥下が起こる直前の物性、嚥下ができるようになった物性のことを【嚥下閾値】と呼びます。
口腔内の感覚機能により、咀嚼開始から嚥下直前の食塊のテクスチャーは常に監視され、食塊が嚥下可能な状態になったかの評価を行っている…(中略)…咀嚼後に咽頭に送られ良好に嚥下できるように、泥状の食塊の物性は正確に監視され、咀嚼運動で調整されていることを示唆している。
摂食嚥下障害のキュアとケア 舘村卓
食塊の物性が嚥下閾値に達したかどうかを口腔内の感覚機能は監視しており、咀嚼運動により物性をコントロールしています。
【嚥下閾値】にかかわる物性
嚥下誘発に関わる嚥下閾値には「硬さ」「粒度」「凝集性」「粉砕度」「付着性」「流動性」「水分量」などの特性が関連するとされています。*1
全ての特性を満たすと言うよりは、【食塊全体としての物性を感知している】とされています。
硬さ
硬さ応力が50kPa以下の場合,舌 や顎堤による食品の粉砕が可能であるとしている。し たがって、嚥下閾の食塊の硬さ応力 が30kPa以下の硬さ応力 を示したことは、食塊が舌によって容易に変形させらる硬さ応力になっていることを示 していると考 えられる。
これらのことから、食品の物性にかかわらず、嚥下閾の判断は、食塊の硬さ応じる力によって判断され、その判断基準として硬さ応力が30kPa以下になったことであると考えられる。https://www.jstage.jst.go.jp/article/soshaku1991/16/1/16_1_11/_pdf/-char/en
※応力:物体内部に生じている単位面積当たりの力
咀嚼により物体の「硬さ」は徐々に減少していきます。
その硬さが「30kPa以下」であることが嚥下反射誘発の条件の1つであると、前掲した論文では言われています。
この研究では「硬さ」が嚥下閾値に関わる物性であることを示すとともに、摂取難易度が高い食品ほど、硬さ応力が高いことを示しています。
言い換えれば、【食べにくい食品ほど硬い】ということです。
これはイメージしやすいと思います。
付着性・粉砕度・水分量
今回のテクスチャー測定では、唾液の分泌条件にかかわらず、全ての被験者について付着性の値に差が認められなかった。このことは、すべての被験者に食物の嚥下閾には食塊の付着性が重要な因子であることを示している。口腔内での食塊の付着性は、食塊の表面と歯および口腔軟組織との問の粘着力により表される。この結果は、咀嚼により摂取された食物の嚥下には、食塊の付着性が嚥下閾を決定する要因であることを示している。摂取される前の食物自身の付着性が咀嚼行動に与える影響については、塩澤らが異なる濃度のでんぷん糊用いた場合と、米飯および米飯に水を加えたものを被験食品とした場合では、食物の付着性が大 きいものほど咀嚼時間が延長すること、また、口腔内の潤滑性が低下した状態では、正常な唾液分泌状態 に比べ咀嚼時間が延長することを示している。今回結果は嚥下の時期に付着性が大きな影響を与えているという点でこれらの報告と一致している。
以上のことから、咀嚼行動する目的とする嚥下に適した状態とは個人にとって、粉砕率がある値よりも高くなっていることと、食 塊 の付着性がある値よりも小さくなっている状態と考えられる。換言すると、咀嚼は食物を粉砕しつつ、付着性が高い状態では嚥下が困難なので咀嚼を通して唾液と食物を混和させ、付着性を低下させているといえる。このように咀嚼における唾液の役割を考えた場合、食塊の水分量が嚥下に重要なのでははなく、食塊表面の水分およびその滑沢性など重要であると考えられる。
付着性は「食塊が口の中にどのくらいくっつくか」という性質です。
付着性は咀嚼により食物が噛み砕かれ一塊になることで一度上昇し、その後更に咀嚼され嚥下できるとことまで低下するとされています。
もとの食品の付着性が高いほど、より唾液と混ぜ付着性を低下させる必要があり、その分咀嚼時間が増えることは理解に難しくありません。
上の論文では粒の大きさの異なるアーモンド、さらしあんに模擬唾液をまぜ口に含んでもらい、飲み込める直前まで唾液と混ぜ合わせ、嚥下直前の物性を調べています。
この研究において水分量と付着性は下図のように変化しました。

アーモンド粉砕品大以外の変化は、1度付着性が上がりその後低下していく形になっています。
(*アーモンド粉砕品大は粉砕度が不十分=粒度が高いため、水分量が増加してもひとまとまりになることができなかった。)
これは前述したように、食品が咀嚼され(=この実験内では唾液を含ませていく)一塊になる時付着性があがります。その後さらに唾液が含まれていく、つまり水分量があがることで、付着性が低下していきます。
唾液を混ぜて水分量をあげることで、嚥下可能な範囲(上のグラフでは破線)まで付着性を下げることが、咀嚼の役割の一つです。
そのため別の研究
においては、「咀嚼時の唾液分泌量が増すと、嚥下までの咀嚼回数が有意に減少する」との結果が出ています。
唾液分泌量が多ければ、食品に十分な水分量を含ませ付着性を低下させることができるため、付着性の点からは咀嚼回数が少なくて済みます。(硬さや粉砕度と分けて考えてみれば)
口腔乾燥のある高齢者は、唾液分泌量が減少しているため、より咀嚼回数が多くなっている可能性があります。
咀嚼回数が増えると、同量を摂取するのに必要な労力が増えるため、「食べる事が疲れる」という状況を生み出すリスクになります。
この「咀嚼回数」が、高齢者にとって「刻み食」「やわらか食」が食べやすいか?を考えるポイントになってきます。
刻み食は一口大よりも食べにくい
一口大の食品を刻んで提供するのは、咀嚼の負担の軽減、つまりあまり噛まなくても飲み込むことができるようにと考えてのことだと思います。
しかし、ある研究において、実際にはその配慮は真逆の効果を発揮していることが分かりました。
この研究では、一口大(厚さ10mm)と薄切り(一口大に1mmごとに切れ目をいれる)の咀嚼回数を比較しています。
結果、
・薄切りで咀嚼回数、咀嚼時間、筋活動時間総和、筋活動量総和が、輪切より高値を示した。(=飲み込むまでにたくさん噛む)
・1回目から5回目の筋電位振幅は薄切りが一口大よりも大きかった。(=噛み切るのに力が必要)
つまり、刻んだ食形態の方が一口大よりもたくさん咀嚼する上に、噛み切るのに力が必要だということです。
やわらかい食品は咀嚼回数が増加する
この研究では、洋食/和食のそれぞれ固いもの/柔らかい物の咀嚼回数、食事時間、筋電図での筋活動の計測を行っています。
結果、
・筋活動量は硬いほど高くなる
・咀嚼回数は全粥の方が米飯より多い
・やわらかい食品は咀嚼一回あたりの筋活動量は低いが、咀嚼回数が多い。その上口数(さじを口運ぶ数)が多く、食事時間が長い。
水分を足して柔らかくした食品は、咀嚼回数が多くなっていました。この部分に対する考察はなかったのですが、全粥に関しては粒を噛む形になるため、凝集性を高め食塊にするのに多く咀嚼要することになると考えられます。
またここでは健康な成人が被験者であり、「噛まずにたべる」やわらかい形態を噛んで食べているため、咀嚼回数が多くなっていると予測されます。
咀嚼回数の増加は誤嚥リスクを増加させる
ここまで、「刻み食」「やわらかい食品」が咀嚼回数を増加させる、という研究結果を見てきました。
咀嚼回数の増加が、疲労感に繋がるのはわかりやすいかと思います。
咀嚼回数が増えると、誤嚥リスクも増加していってしまいます。
咀嚼をする際、口とのどに境である口峡は開いています。
もぐもぐとしている間に、食塊は少しづつのどに流れ込んでいきます。これをstage II transportといいます。詳しくは下の記事を参照してください。
適切な量が流れ込み、適度なタイミングで嚥下反射が惹起すれば何の問題もありません。
しかし、咽頭期機能が低下している場合、嚥下反射が遅れてしまったり、咽頭にまだ残っているところに更に食塊が流れ込み溢れてしまったりする可能性が高いです。
咀嚼をすることで、口腔内の食塊や唾液はのどの方へ流れ込んでいきます。
そのため、その動きに対応する力が低下している方には誤嚥のリスクになってしまいます。
まとめ
・「刻み食」は咀嚼回数を増加させる上に噛みにくいため、食べるのによりエネルギーが必要な上に誤嚥リスクを増加させる。
・水分をたしてやわらかくした「やわらかい食品」は咀嚼回数を増加させるため、食事時疲労感、誤嚥リスクが上がる。
噛む力が低下した方には、栄養士さんと相談し、粒度と凝集性、付着性に配慮した「やわらかい食形態」を提供する必要があります。
また、咀嚼嚥下で食品を口腔内で処理している方に、丸呑みで処理するべき食形態提供してしまうと、同様の問題点やリスクが生じてしまいます。
各専門職が専門性を発揮し、口から食べる喜びをより長く続けいけるように支援していきましょう!
認知症ケアへのElderspeakの影響【英語論文要約】〜不適切な声掛けは介護抵抗に繋がる〜
Elderspeak communication:impact on Dementia care
Elderspeakとは
Elderspeak(幼児化、二次的ベビートーク)は、単純な語彙と文法、短い文章、ゆっくりとした話し方、高いピッチと音量、不適切に親しみを込めた呼び方などが特徴である。
Elderspeakには、愛称で呼ぶことや、"honey ""good girl "などの不適切で親密な呼び名が含まれる。集団(複数)代名詞は、単数形が文法的に正しい場合、複数形の参照に置き換えられ、高齢者が独立して行動できないことを意味する。(例"Are we ready for our bath? "など。)"You want to get up now, don’t you ?""もう起きたいんでしょう?" といった形の質問は、居住者の回答を促すため、居住者が主体的に選択できないことを示唆する。非常に短い文章は、発話を簡略化する戦略として使用される。簡略化された語彙、文法もElderspeakにおいてよくみられる。
先行研究におけるElderspeakの評価
Ryanたちの研究
elderspeakが、高齢者は若い大人よりも能力が低いというステレオタイプな見方に由来し、elderspeakがそのステレオタイプを高齢者に投影していることを説明。無能であるという暗黙のメッセージを与え、高齢者たちは自尊心の低下、抑うつ、引きこもり、依存的行動といった反応を示す。
KemperとHardenの研究
認知機能に問題のない高齢者がエルダースピークに対して否定的な認識を持つことを確認。
Elderspeakでのコミュニケーションは恩着せがましさや卑屈さを感じさせ、指示を理解することを困難にする。エルダースピークで指示を受けた高齢者は、エルダースピークで指示を受けなかった高齢者と比べて、要求されたタスクの正確性は高くなかった。エルダースピークは、効果的なコミュニケーションを促進し、思いやりを示すことを目的としているかもしれないが、これらの目的を達成できていないことが研究によって証明されている。
エルダースピークの暗黙のメッセージは、認知症患者のウェルビーイングにとって重要な自己概念と人間性の維持にとって特に脅威となる可能性がある。エルダースピークは、認知症高齢者が維持しようと努力しているポジティブな自己概念と対立する可能性がある。また、Elderspeakは、他の人々との交流を通じて構築され維持されている自己のイメージを困難にする可能性がある。
Elderspeakに肯定的な研究
Sloaneらは、認知症の被介護者を慰めるために「パパ」のような家族的な呼び方を使用することを推奨し、Smallは、介護活動への協力を得るために集団代名詞を代用することが有効であるとし、OrangeとColton-Hudsonは、認知症の人の音声コミュニケーションの理解能力を高めるために文法や語彙の単純化、ゆっくりな話し方、アクセントピッチを推奨する。O'ConnorとRigbyは、高齢者の中には、Elderspeakの温かさや優しさを大切にする人がいることを発見しました。
対象・サンプル
ADLケア中の看護スタッフ(N=52)と認知症入居者(N=20)のやりとりをビデオ撮影したもの(N=80)を本研究のサンプルとした。参加した3つの認知症ケア施設の入居者と看護スタッフ(主にCNA)を募集し、入浴、食事、口腔ケア、着替えの活動中のビデオ録画についてIRB承認に基づき書面で許可を得た。
Elderspeak:愛称、集合代名詞の使用、文章の長さの指標として平均発話長、語彙の複雑さの指標として異なる語根に対して使用される単語の比率であるタイプトークン比を測定。
介護抵抗:Resistiveness to Care Scale(RTCS)16を使用。
RTCスケールは、「物をつかむ」「ノーと言う」「内転(腕や脚を体に密着させる)」「人をつかむ」「引き離す」「歯を食いしばる」「泣き叫ぶ」「背を向ける」「突き放す」「叩く・蹴る」「脅す」等の13行動を評価する。
結果
Elderspeakでのコミュニケーションを行うと、沈黙、普通の会話を行った時に比べ、入居者が介護抵抗を起こす確率が上がる。

先行研究では入浴介助などパーソナルなケアの際に介護抵抗が増え、それに伴いElderspeakの使用が増加したが、今回の研究ではケア間での介護抵抗の差はなかった。
愛称の使用はケア間で使用頻度の差はなかった。集合代名詞の使用は入浴と更衣の介助で増加した。
認知症の重症度が高いと、集合代名詞の使用頻度が上がる。
介助量が多いと、集合代名詞の使用頻度が減少する。
入居者がニュートラルな状態の時に、Elderspeakが最もよく使われていた。これは各ビデオクリップの行動コーディングが、入居者が中立(入居者の行動がない)・スタッフが通常のコミュニケーション状態で開始されたことから、おそらくスタッフが入居者との会話を開始する際にElderspeakを使用したことを反映している。
考察
Elderspeakの使用は沈黙、普通の会話に比べ顕著に介護抵抗の確率を増加させる。認知症の方であっても、Elderspeakの孕む恩着せがましさ等は感じ取り理解し、敬意の払われた、大人としての会話への欲求が介護抵抗として現れるのではないか。
特記しておくべきこととして、普通の会話はとても少なく、Elderspeakでの会話は頻回であった。
看護師がElderspeakの使用を減らすことで、認知症の人のニーズに応え、抵抗行動を減らし、看護ケアの向上につながると考えられる。

私的考察
介護の現場で「親しみを込めようとして」あえて崩した言葉や、人によっては「ちゃん付け」での声掛けを耳にすることがある。
この研究は、「親しみを伝えようとする」その声掛けが、認知症の方にとって「侮辱」「不愉快なもの」として受け取られている大きな可能性を示した。
日本語と英語の差があり、Elderspeakの例として頻回に出てくる集合代名詞の使用が、日本語においてどのようなニュアンスになるかの判断は難しく注意が必要である。(追記:日本語で小さい男の子に話しかける時、「ぼく、お名前は?」のように使う「ぼく」の使い方か?)
この論文の中では、それが「選択する能力がないことを暗に示す」とあり、入居者に選択肢を与えない声掛けになっていることが問題とされていると考えられる。
認知症の重症度が上がるとElderspeakが増加するのは肌感として理解しやすいが、介助量が増えるとElderspeakが減るというのが不思議な感じがする。(介助量が多い方は認知症の重症度も高いことが多いので)細かなデータが載せられていないので憶測になってしまうが、介助量の増加で声掛け自体が減り、沈黙が増えている可能性は考えられる。
図1を見ると、会話量はElderspeak>沈黙>普通の会話となっている。このことからも、介助量が増えるとより介護者が作業中心となり、無言でのケアになっている可能性がある。
Elderspeakを減少させる取り組みとしてCHATというプログラムが行われているようだが、プログラムの詳細はフリーの論文では読むことができずまだ私は把握できていない。ジョークや肯定的なコミュニケーションやパーソン・センタードなコミュニケーションなどが、要約にてポイントとして挙げられていた。
介護抵抗は適切なコミュニケーションにより減らすことができる可能性が高く、適切なコミュニケーション方法を習得していく必要がある。
認知症患者さんとのコミュニケーションにおけるマスクのデメリット

認知症患者さんとのコミュニケーションにおけるマスクのデメリット
ワクチン接種が広がってきたとは言え、まだまだマスクを外し以前のようにお話することは難しい状況が続いています。
私たちは何気なくつけているマスクですが、特に認知症患者さんとのコミュニケーションにおいて、マスクの与える影響は決して小さくありません。
ということで、今回は認知症患者さんとのコミュニケーションにおけるマスクのデメリットについてまとめていきます!
認知症患者さんのコミュニケーションの特徴
マスクの影響を考える前に、認知症患者さんのコミュニケーションの特徴を振り返っておきましょう。
この記事内ではマスクの影響と関連する部分について触れていきますので、詳細は是非下記の記事をご覧ください。
情報処理速度の低下・注意機能の低下
認知症患者さんに限らず、脳にダメージを受けた患者さんの多くは頭の中のCPUが小さくなってしまった状態になっていることがあります。
そのため、一度に処理できる情報は少なくなり、また情報処理の速度も遅くなります。
外部からの刺激に対する過敏性が増し、ちょっとした刺激でその時行っていた情報処理がフリーズしてしまうこともあります。
私たちは普段、不要な情報(エアコンの音、カフェのBGM、柔軟剤のにおい、机の木目など)をシャットアウトして、必要な情報を際立たせそこに意識を向けることを無意識のうちに行っています。
脳にダメージを受けると、このシャットアウトの機能が弱くなってしまうことがあります。(このシャットアウトの機能も注意機能の1つです)
ただでさえ情報処理に手いっぱいな状況で、不要な情報が流れ込んできてしまいその処理も行わなければなってしまうと、脳は許容量を超えフリーズしてしまう…。
このような情報処理機能の低下、注意機能の低下によるコミュニケーション上の問題を生じる場合には、
・一度に1つの事を伝える。短く簡潔に。
・理解できたかの確認を行う。
・話題を文字/絵/写真など視覚的に呈示する。
(話題の視覚呈示は、近時記憶障害の症状に対しても効果的です)
などの対応が有効です。
脳にダメージを受けたことによる情報処理や注意の障害の実像については、鈴木大介さんの【脳コワさん支援ガイド】に詳細に描かれています。
鈴木さんは脳梗塞による高次脳機能障害の当事者ですが、その症状や「脳が壊れた」ことによる苦しみは認知症患者さんが抱えているものと通ずるところがあるかと思います。
患者さんにとって「世界」がどう感じられているのか、の一端をつかめる本ですので、ぜひ読まれてみることをおすすめします!!
聴覚的理解の低下・速度の低下/ワーキングメモリーの低下
アルツハイマー型認知症は、症状の進行によって耳で聞いた言葉の理解力が低下することがあります。
【おうむ返しはできるけれど、その言葉が意味へと繋がっていない】症状が特徴的にみられます。
単語レベルで言葉の聴覚的理解が低下している方に対しては、
・文字や絵、視覚的に呈示をする
・単語レベルで簡潔に伝える。馴染みのある単語を使う(例:「スプーン」が理解×→「さじ」、「ベッド」が理解×→「寝床」「布団」「とこ」など)
・単語と一緒にジェスチャーを使う
などの対応が考えられます。
聴覚的理解力に低下がなくとも、ワーキングメモリーの低下により会話に支障を生じることがあります。
会話をスムーズに行うには、相手の言ったことを頭の中にとどめておく必要があります。
この力が弱くなってしまっていると「質問と違う答えが返ってくる」「聞き返しが多い」などの症状として現れることがあります。
マスクの影響
マスクをつけることにより起こる事。
それは、、、「口が隠れる」
これにつきます!!!!
マスクによるデメリットは「口が隠れる」ことによるデメリットです。

マスクにより口が隠れる/塞がれることによって、
①放射特性の効果減少
②口形が隠れる
③表情認知が阻害
主にこの3つのデメリットが生じます。
放射特性
一般的に、口元から離れるにしたがって低周波域が減衰して、その結果広域が相対的に強められる。これを放射特性と言う。…(中略)…放射特性が作用した悔過、口元のスペクトルは高周波域が持ち上げられる
言語超過齲歯の音響学入門 吉田友敬著
難しく書いてありますが、要は口から出たあとの声は「低い音が弱くなるため、高い音が強調される」ということです。
「高い音」が強調されると何が良いのか?
高い音が強調されるということは、「子音」が強調されるということです。
下の図は「スピーチバナナ」といって、言語音を周波数と大きさ別に配置したものです。

スピーチバナナの右側にいくほど、周波数が高い=高い音になります。
/s/の音や/t/の音が高い音の場所にありますね。
これらの音は4000Hz程の高い音かつ小さい音です。
しかしこの/s/や/t/の音が聞こえないと、「さか」なのか「たか」なのか「あか」なのか判別がつきません。
子音の聞き取りは「何を言っているのか聞き取る」「言葉を聞き取る」際にとても重要です。
しかし老人性難聴では、この「子音の聞き取り」が非常に難しくなります。
高音の聴力が低下するのに加え、「どの言葉を発音しているのかを聞き取る聴力」(語音聴力)が低下するためです。
このただでさえ聞き取りにくい「子音」を、聞き取りやすくする放射特性を、マスクは殺してしまいます。
口元から出た音はマスクですぐに跳ね返ってしまいます。
音はこもり、不明瞭になり、聞き取りづらさは余計に増してしまいます…。
マスクは放射特性を殺し、音の不明瞭さを増す。
これがマスクの、第一のデメリットです。
口形が隠れる
先ほど、老人性難聴では「高音の聞き取りが低下し、語音聴力が低下する」と話しました。
低下した聴力、聞き取りづらさを補うのが「口の形」から得る音の情報です。
「読唇術」というのが探偵ドラマなどでよく出てきますよね。それをイメージしてみてもらえると良いかと思います。
口の形をみて、何を話しているのかを予測する。
ドラマの探偵ほど完璧ではなくても、聞こえる部分は聞き取って、聞き取れなかった部分を視覚情報(口の形)で補うことができます。
口の形を見せることは、アルツハイマー型認知症患者でも聞き取りの改善に効果があると確認されています。(飯干・他:聴覚障害を伴うAlzheimer型認知症者の補聴器適用の要因分析.鹿児島高次脳機能研究会会誌.23:36-40,2012)
これは
口形呈示は、調音点・調音方法とモーラ数といった音韻情報を聞き手に与える。ADの音韻系は残存能力の一つである…
認知症のコミュニケーション障害 その評価と支援
ことによると考えられています。
「口の形から音を読み取る」という方法を使えるのは、基盤的な認知機能が保たれている方だろうという先入観がありましたが、先ほどの論文において「口形呈示の効果とMMSEの点数の交互作用はなかった」とされています。
認知症患者さんにおいても、「口の形の情報」は聞き取りを補助します。
マスクをすることで口の形は隠れてしまいます。
聞き手は「音の情報」のみで聞き取りを行うことを強いられてしまいます。
マスクは口を隠し、「口の形の情報」を遮断してしまう。
これがマスクの二つ目のデメリットです。
表情認知を阻害する
日本人は表情を読み取るのに「目」に注目して、米国人は「口」に注目する…とよく耳にしますね。
パソコンの顔文字でも日本では目のバリエーションが多様で、米国では口で変化をつける。
その差異によって、日本ではサングラスをかけている(=目を隠している)人を何となく怪しく感じ、米国ではマスクをしている(=口元を隠している)人に違和感を持つ。
さて、それでは高齢者・認知症高齢者において、表情認知で重要視されるのは目でしょうか?口でしょうか?
話の流れでお分かりでしょうが、正解は「口」です。
高齢者・認知症高齢者では、表情認知において「口」の比重が重くなります。
こちらの論文は健常高齢者と若者の「目の表情認知」について研究したものです。
“喜び”情動を用いた高齢者における“眼の表情認知” (jst.go.jp)
目から「喜び」の表情を認知する能力は、高齢者で低下していたことがこの中で報告されています。
またこちらの論文内では、未発表データであるものの健常成人の視線が目にいく時間が長いのに対し、健常高齢者では口に注目する時間が有意に長くなっていたとされています。
社会生活障害としての認知症 アルツハイマー型認知症を中心に (jst.go.jp)
健常高齢者においても、「表情」を目からの情報のみで認知するのは難しくなり、代償的にかは不明ですが、「口」に注目し表情を読み取ろうとしています。
マスクは表情の重要な要素である、その口元の情報を遮断してしまいます。
いくらにこやかな表情を作っても、「目で笑顔を」と言われても、そもそも高齢者が「目から表情を認知する」力は低下しています。
それに加え、認知症高齢者では種々の要因により表情認知の能力が低下しています。
ユマニチュードにおいても「多少大げさな表情で」と言っているのは、認知症高齢者の表情認知の力の低下に刺激を合わせているからと考えています。
高齢者は「口」の注目して表情を認知している。
マスクはその口元を隠してしまう。
これがマスクの3つ目のデメリットです。
おわりに…
コロナ禍はまだ続き、マスクをつけざるを得ない日々が続きます。
マスクのデメリットを知った上で、コミュニケーションをとっていきましょう!
参考文献
【ABAを用いた認知症BPSD対応事例】トイレでの転倒頻度減少を目的とした介入

セラピストは介入方法を考えるとき、論文検索を必死で行います。
介護現場も対応に困るケースはたくさんあるのに、だからと言って論文を探す人は中々少ない印象を持っています。
ということで、今回は介護現場で活かせる論文をご紹介します!
今後もこのように介護現場で使える論文をご紹介していきたいと思います!
【論文】トイレでの転倒頻度の減少を目的とした応用行動分析学的介入による効果の検討
理学療法科学,26(2):185-189,2011
トイレでの転倒頻度の減少を目的とした応用行動分析学的介入による効果の検討 (jst.go.jp)
【POINT】
・認知症例であっても、適切な刺激(形・タイミング・量)の呈示で動作の定着を図ることができる。
・適切な行動に対して賞賛・御礼を強調して強化する。
不適切な行動は無視/適切な行動を嫌悪刺激にならない形で示す。
この二つが守られないと、適切な行動が消し去らわれてしまう結果になる可能性がある。
【対象】
介護老人保健施設(老健)入所中の69歳男性。既往歴は腰椎椎間板ヘルニア・多発性脳梗塞・認知症(←診断名は不明。多発性脳梗塞の既往があるので脳血管性はありそう?)
・身体機能:上下肢ともに麻痺無し。重力に抗して動ける程度の筋力はある。
・認知機能:長谷川式5点/30点(やや高度~非常に高度)
・日常生活動作:BI35点/100点
食事摂取自立。車いす自操。座位にて体幹の動揺あり、更衣に介助を要す。
(←前傾時に転落リスクあるからか?車いす自操レベルの座位ができていて、更衣に介助必要な理由が「体幹の動揺」であるイメージ難しい。認知機能の影響も大きくあると考える)
尿意・便意の訴え無し。トイレ誘導での排泄はあり。
手すり両手把持にて立位保持見守りで可能だが日により変動あり。
車いす⇔ベッド移乗は中等度~全介助、車いす⇔トイレ移乗は二人介助で中等度~全介助(中等度介助の目安は50%を自分で行っている=介助者が半分くらいは介助しているイメージ。トイレ移乗は下衣の上げ下ろしの介助で介助者がもう一人必要になっている)
【介護上の問題点・介入対象になった経緯】
・トイレへの移乗時ブレーキ操作・フットサポートの跳ね上げをせずに立ち上がることによる転倒
・介助者がトイレを離れている間に一人で立ち上がろうとして転倒
・トイレ誘導への拒否・暴言あり。誘導に時間を要し、その間に尿・便失禁が多い
トイレでの転倒頻度は225日間に10件であったが、その後の16日間に転倒が4件集中して発生し、うち1件は前頭部を打ち救急搬送された。重大なアクシデントを防ぐため、応用分析学的介入を行うことになった。
【方法】
ターゲット行動:適切な方法でのトイレ動作の実施
“適切な方法”
トイレ動作を20の下位行動に分割

理学療法士が手順を介護リーダーに見せ(理学療法士出勤時は毎日1回)、申し送り時に内容を伝達。上の表をを対象者の使う車いすの後ろに掲示した。
先行刺激:適切な動作から逸脱した際は、逸脱前の手順に戻す。
プロンプト(ヒント)として
5秒待って適切な動作が開始されなければ口頭指示
→(5秒経過)ジェスチャーを加える
→(5秒経過)モデリング・手本を見せる
→(5秒経過)身体的ガイド
後続刺激:不適切行動に対する嫌悪刺激をなくす=叱責や注意をしない。不適切行動に対しては適切な行動を示す。
適切行動に対する強化=適切な動作ができた際に賞賛・御礼を強調して行う。
課題分析表(上の表)のチェック欄をチェックし、不適切行動が減少していた場合には介護スタッフ・理学療法士が賞賛する。
(不適切行動のチェックリストでのチェックは“毎回”と書いてあるが、タイミングは不明。介入したスタッフが…と書いてあるので、トイレ介入時か?)
【結果】
転倒回数
ベースライン期225日:1.3回/月
転倒増加期16日:7.5回/月
介入期41日:0.7回/月
フォローアップ期28日:1.1回/月
不適切行動発生率
第1週:27.8%
第2週:18.9%
第3週:24.7%
第4週:16.1%
第5週:13.3%
第6週:9.5%
転倒発生率は転倒増加期と介入期で統計学的に意味のある差があった。
また、第1週に比較し、第5週、第6週では適切行動発生率に統計学的に意味のある差があった。
【考察の要約】
なぜ対象者は不適切なトイレ動作を繰り返していたか?
→適切な手順の理解とその必要性の認識が困難であった。
排泄中に手がかり刺激を与えることなく、介護者が不在の状態があった。このため適切な行動を行うための手がかり刺激が不足していた。
+適切な行動への強化はなく、不適切な動作への注意・叱責(嫌悪刺激)が与えられていた。このため、適切な行動は消去・弱化されていた。
+注意や叱責、転倒経験は、不安や緊張、怒りなどの条件反射(レスポンデント行動)を誘発し、トイレ誘導/介護スタッフの声や表情などとのレスポンデント条件付けが生じていた。
ABA(応用行動分析学)についての説明はこちらの記事をご覧ください!
【介護報酬改定】“科学的介護”LIFEに求められる指標/評価スケール(機能訓練・認知症ケア)

介護報酬改定の概要が発表され、対応について頭を抱えている方々も多いかと思います。
今回の改訂でのキャッチーなフレーズに【科学的介護】があります。
介護も「エビデンス・根拠に基づいて、科学的に行っていく」方向へ舵をきることを、国が示したことになります。
セラピストにとってはインテーク→評価→アセスメント→訓練→再評価…のサイクルを回しながら臨床を行っていくことが当然とされていますが、介護現場では「経験」や「何となく最近○〇だよね」に頼った判断がされることがとても多いと感じています。
経験則に基づく判断が必ずしも悪いわけではありません。その結果良い方向へ進むこともありますし、エビデンスに基づいた判断とその判断が同じこともあります。
「経験」「勘」に頼り良い介護ができていたとしても、その介護は特定のその人がいなければ成り立たないものです。
加えて、情報提供や多職種で話し合う際の論理的な説明が難しくなります。
その意味で、どんなに良い介護ができていたとしても、どうしても脆弱になってしまいます。
同じ状況で論理的に考えていけば同じ判断ができること、介護職が足りない中で一定の介護の質を担保するために、「根拠に基づく科学的な介護」が求められています。
【科学的介護】データベースLIFEに提出するアウトカム指標
厚生労働省は以前から介護施設にはCHASE、訪問リハではVISITに利用者のデータを提出することを求めていました。
今回の介護報酬改定で、CHASEとVISITは一元化され新しく「LIFE」に変わります。
そこに提出するデータは年齢、体重、食形態などなど多岐にわたります。
ここでは施設リハ職として関わる、「個別機能訓練」「認知症ケア」部分で提出する(認知症ケアに関しては候補に挙がっている)評価スケールについてまとめていきます。
機能訓練:バーセル・インデックス(BI)
機能訓練・リハビリのデータは【バーセル・インデックス】で提出するように求められています。

バーセル・インデックスは全10項目、100点満点で、対象者の「できるADL」を評価するスケールです。
ADLには「できるADL」と「しているADL」があります。
一日の生活の中で、例えばリハビリの時間だけは手引きで移動していて、他は車いす全介助の方がいるとします。
この例で考えると、
できるADL(移動)=手引き歩行
しているADL(移動)=車いす全介助
となります。
バーセル・インデックスは、「できるADL」の評価です。
その方の機能を最大限生かした場合、どこまでできるのかを評価する必要があります。
そのため、現場の職員がこの評価を見ると「この人こんなにできないよ!」となる場合があるかと思います…
バーセル・インデックスのメリット/デメリット
バーセル・インデックスのメリットは「分かりやすい」ことです。
5点刻みの100点満点。どのくらいの機能かが直観的に分かりやすいです。
その反面がデメリットで、「おおざっぱすぎる」ことです。
上にバーセル・インデックスの一部を載せていますが、5点刻みで評価しなければならず、同じ5点でも幅が広くなってしまいます…
例えば、トイレ動作は後始末やポータブルトイレの片づけまでできて10点です。
施設に入所されている方を考えれば、この基準ではまず10点に値する方はほぼいません。
そのためポータブルの片づけはできないけどそれ以外介助がいらない方は5点に当たります。
しかし、手すりをもってぎりぎり立位はとれるけれどそれ以外は介助が必要な方も5点になります。
同じ5点でも、随分介助量に幅が出てしまいます。
施設リハ職として、何でバーセル・インデックスでつけなきゃいけないのかな…というのが正直な感想です。
同じ点数の中で幅がある分、何か大きなエピソードが無い限り「点数が下がる/上がる」が起こりにくいのは確かかなと思います。
実際の生活レベルの変化を見るなら、しているADLを評価するFIMの方がいいんじゃないか…と思ったりしますが、お国の方針なので仕方ないです。
施設としてリハ介入による生活上の機能の変化を見ていきたいのなら、FIMで評価していくことをお勧めします。
FIM 機能的自立度評価法 | 慶應義塾大学医学部 リハビリテーション医学教室 (keio-rehab.jp)
FIMは評価点をつけるのに勉強が必要ですが、その方のしているADLを丁寧に評価できます。
FIMの評価方法の参考書としては以下2冊がおすすめです。
認知症ケア:DBD13
認知症ケアに関するアウトカム指標として暫定候補に挙がっているのが【DBD13】と【Vitarity Index】です。
先にDBD13から取り上げていきます!
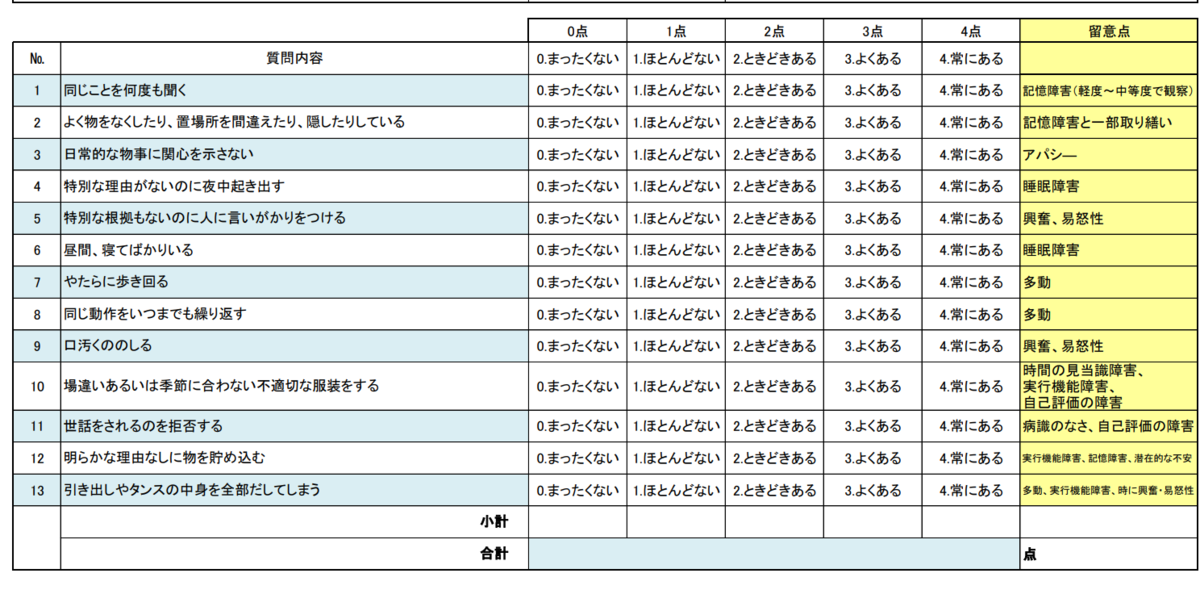
DBD(Dementia Behavior turbance Scale)=認知症行動障害尺度は全28項目ある、認知症のBPSDを評価するスケールです。
その28項目の中から13項目をピックアップしたものがDBD13です。(上の図はDBD13です)
カットオフ値は決められておらず、どこか1項目、1点でもあれば介入の余地があると考えられます。
付け方はとても簡単で、普段の様子をよく知る職員にそれぞれの行動の頻度を○してもらうだけです。
(付け方が簡単であることがDBDのメリットです。デメリットとしては心理症状の項目がないことが挙げられています。BPSDを全般的にカバーする評価スケールとしてはNPIが知られています。)
施設の実施する認知症ケアによって、この点数が低くなれば、BPSDが軽減したとして、行っていた認知症ケアが質の高いものであったと評価されるわけです。
項目にざっと目を通してみると、どれも「よく見かける行動」だと思います。
よく見かけるけれど、「まあこういうことはあるよね」「この人はいつもこうだから」と放っていたり諦めていたりする行動でもあると思います。
介護する側としても「ちょっと困る」これらの行動を、介入によって軽減させていくのは、職員側としてもメリットのある話ではないでしょうか?
介護負担は軽減する+介入によって改善した!という達成感や自己有能感、認知症対応のスキル向上などなど、うまくいけば一石三鳥(施設の評価が上がる+介護が楽になる+職員のモチベーション向上)の可能性があります!
STとしては高次脳の評価に加えて、行動分析的な部分で関わっていくつもりです!!
DBDの点数を下げる=BPSDを軽減するためのプランを立て実行していく過程そのものが、「科学的な介護」になっていきます。
BPSDへの対応方法、応用分析学的な視点から考えたBPSD対応については前回の記事をご覧ください。
認知症ケア:Vitarity Index

Vitarty Indexは認知症高齢者を対象とした、「日常生活動作」に関連した客観的な「意欲」の評価スケールです。
「意欲」という目に見えないものを、「日常生活動作(ADL)」を媒介に評価するものです。
こちらも付け方は簡単で、普段の様子をよく知る職員がそれぞれ当てはまる点数をチェックすれば良いです。
認知症患者では「アパシー」「意欲の低下」を呈することが多くあります。
アルツハイマー型認知症が最重度の状態になると「無言無動」の状態に至ると教科書的には記載されています。
機能としては歩ける・話せる方でも、アパシーにより自分からは動かなかったり、発話が認められない方がいらっしゃいます。
そのような方々に適切なケアを行うことで、少しでも自発的な行動が認められるようになると評価点が上がっていきます。
アパシーとは?アパシーへの具体的な対応方法はこちらをご覧ください。
認知症ケア評価スケールと【介護の質】
BPSDを予防するケア、アパシーへの対応ともに、「活動的な生活」「環境的な多様性」「役割創出」などが重視されています。
つまり、“施設に入居されている方が「ずっとぼーっとしている」「何もしていない」状態にある”ケアをしていると、意欲は低下し活動も乏しくなりBPSDも総合的に見て増えるだろうと予測されます。(極端に考えると、です)
BPSDを軽減・予防したり、意欲を向上させようとするならば、
具体的には、楽しい雰囲気を作り、役割・日課を認知症の人が持ち、残存機能を発揮して、ほめたりおだてられたりするような上手な対応を介護者ができるようなれば、行動障害が減少し、同時に介護負担が減少する
認知症疾患医療センターでのDBDスケールによる行動障害評価の検討
このような対応が必要になってきます。
一人一人の機能や嗜好、生活歴をアセスメントしなければ、楽しい活動や日課・役割を見つけることは困難です。
入居するお一人お一人に対してこれらの丁寧なアセスメントからケア方法を立案し実施していくことで、BPSDの軽減=DBDの評価点↑↑、意欲の向上=Vitarity Indexの評価点↑↑に繋がり、施設の評価向上に繋がっていきます。
反対に言えば、一人一人に丁寧に向き合ったケアを行っていくその成果が、これらの評価スケールによって目に見える形になるということにもなります。
【科学的介護】は、評価スケールを用いることでそのケアの効果を目に見える形にしてくれます。
是非、「面倒くさい」「分からない」と敬遠してしまうのではなく、また点数にこだわりすぎるのでもなく、評価スケールをうまく使ってより良いケアのために取り組んでいきましょう!
食事の自力摂取に「真っすぐ座る」ことが大切な理由

今回のテーマは「自力摂取と姿勢」です。
食事介助時の姿勢がスムーズな摂取と誤嚥予防に重要であるのと同様に、自力摂取においても姿勢はとても重要です。
食事を介助で行う時の姿勢の優先度は「誤嚥しにくい」が先になることが多いですが、自力摂取できている方の姿勢を考える時は「誤嚥しにくい」と同等に「スムーズな摂取が可能か」が問題となってきます。
そのため、「自力摂取できているけど、食べ始めたらのどがすぐにゴロゴロしだす」という方は食事の姿勢を検討するのにとてもとても悩む典型例です。
誤嚥を防ぐには角度を付けた方が良さそうだけれども、そうすると自力摂取はしにくくなる。角度によっては自力摂取が困難になる。
「自力摂取」は「自分の好きなペースで好きなものを好きな順番で食べられる」自由と尊厳が保たれています。
出来る限り、利用者さんには自分で好きなものを好きなペースで食べてもらいたいと思っています。
けれど、誤嚥リスクが高くなってくるとその「自由・尊厳」と「安全」を秤にかけなければいけなくなる時がきます。
そのような場合には、ご本人・ご家族と多職種で情報共有・話し合いを行いながらどの方向に進んでいくのかを決めていく必要があります。
特に介護施設では「自力摂取できているならわざわざ介助にする必要はない」となってしまいがちです…。
誤嚥リスクの高い方に限っては「自力摂取を黙認する」ことが、その方の命に関わる事態になりえます。
なんの検討もなしに、本人・家族の意向を確認しないままに、誤嚥リスクの高い方の自力摂取を続ける事は危険です。リスクを把握、対策を立てた上で、本人・家族の意向を加味したケア方法の検討が必要です。
自力摂取時の「良い姿勢」

一般的に食事を自力摂取する際の「良い姿勢」は上の図のように言われています。
横から見た姿勢はこの通りなのですが、正面から見た際に「傾いていない」「真っすぐ」であることも重要とされています。
「まっすぐ座る」のが「良い姿勢」であることは当たりまえすぎてあまり考えずに流してしまいますが、今回はこの部分にフォーカスしてみたいと思います。
なぜ、食事時「真っすぐ座る」ことが大切なのでしょうか?
結論から言うと「真っすぐ座る」ことで
①嚥下に関連する筋肉が効率的に動くことができる
②頭頚部・上肢が効率的に動くことができる
この大きくこの2つのメリットがあるためです。
それぞれを詳しく解説していきます。
嚥下に関連する筋群が効率よく動くことができる
筋肉が働く時、主となって動く筋肉がぐっと収縮します。
その時反対の動きをする筋肉は、弛緩して引き延ばされなければいけません。

よく例に挙げられる肘の曲げ伸ばしで考えると、上の図のようになります。
肘を曲げるには上腕二頭筋が収縮し、代わりに上腕三頭筋は弛緩しなければいけません。
伸ばす運動の時には、それが反対になります。
この収縮、弛緩(伸展)の動きは、筋肉がもともとの長さから開始される時にその動きが最大になります。
バネのイメージで考えてみると分かりやすいかと思います。
バネは元の長さから伸び縮みさせる時が伸びるのも縮むのも、その変化が最大になります。
引き延ばした状態から更に引き延ばしたり、縮まっている状態から更に縮めたりした時は、元の長さから変化させた時よりも変化の幅は小さくなります。
そのため、筋肉が効率的に働くには、その筋肉が動き出す時に過剰に引き延ばされたり縮められた状態ではないことが大切です。
食事の姿勢で考えてみましょう。
体が傾くと、頭はバランスを取ろうとして反対側に側屈したり、そのような反射が出ないかたでは重力で傾いた方向に頭も傾いたりしています。

頚部が側屈していると、上の図に示された筋群の片側の筋肉は収縮し、もう片側は引き延ばされている状態になります。
そうするとどちら側の筋肉も生体長(元々の長さ)からは変化してしまい、本来持っている筋力が発揮できなくなってしまいます。
筋肉がもつ力を十分に発揮するためには、筋肉がもともとの長さの状態でることが重要です。
筋肉が生体長であるために、「真っすぐ座った状態」がベストです。
頭頚部が自由に動くことができる
安全な嚥下・効率よい嚥下動作の視点から考えると、「頭頚部の位置」が大切です。
誤嚥を予防するなら軽度前屈させたいですし、食塊をどのルートで送り込むのかを調整するのには頭頚部の可動性が十分に保たれていることが前提です。
しかし、この頭頚部の可動性は可動域の問題だけでなく、姿勢の問題でも制限されることがあります。
姿勢の反射が保たれている場合には、頭は「姿勢を保とうとして動く」からです。
体が傾いているとバランスを保つために頭頚部が使用されます。
この時頭頚部は姿勢を保つために使われているので、バランスの崩れた体の方を整えず、その状態で頭頚部だけ動かそうとするととても抵抗感が大きくなります。
可動域が保たれていても、頭頚部がバランスを保つために使われている状態では、頭頚部は固定的になり効率の良い嚥下のために自由に使うことができなくなります。
頭頚部が固定的であると前述したような代償手段がとりにくいだけではなく、箸やスプーンに対して口唇が近づいていく動作が困難になります。
そのために食べこぼしが増えたり、効率の悪い食事動作を繰り返すため食事に疲れやすくなったりしてしまいます。
もちろん、体の傾きのバランスを頭でとっているので頭頚部はまっすぐな状態ではなく、嚥下に関連する筋群は生体長から逸脱しており、嚥下動作の効率も悪いです。
頭頚部を自由に使えるようにするためにも、体がまっすぐなっていることが大切です。
上肢が自由に動くことができる
体が傾いていることで、頭頚部がバランス保持に使われてしまうという話を先ほどしました。
上肢もまた、体が傾いているとバランスを保つために使われてしまいます。
歩いていて躓いてバランスを崩した時、転びそうになった時、私たちは手を使いますよね。
近くにある何かに捕まって、バランスを取ります。
同じように、座っていても傾いていたら、私たちは崩れ落ちないように何かに捕まります。
片麻痺の方に多いですが、健側の手でアームレストを強く握りしめていらっしゃる方がいます。
このような動作は、上肢がバランス保持に使われていることを示す典型です。
その状態で行われる食事動作は、健側が利き手であっても粗大で効率の悪い方法になっていることがほとんどです。
麻痺がある場合にはセラピストが介入して身体感覚に対するアプローチをしていくことも重要ですが、それよりも一日3度の食事時に間違った身体感覚を与えない姿勢でいることも大切です。
真っすぐに座ることで、上肢は姿勢保持のため固定的に使われるのではなく、上肢の本来の機能を行いやすくなります。
(麻痺のある方はその方の頭の中の体のイメージや感覚が崩れている方もいらっしゃるので、一概に真っすぐ座ればOKとはならない方もいらっしゃいます。
そのようなタイプの方はセラピストの助言や介入の必要があるかと思います)
おわりに…
「食事の時は良い姿勢で!」と何となく思っていたことにも、ちゃんとした理由があります。
私たちはちょっと体が傾いたくらいの負荷に対して、それを負荷と感じないくらいに代償することができますが、高齢者の方やもとの筋力が低下している方々は違います。
「体が傾く」という少しの負荷でも、発揮できるパフォーマンスが大きく損なわれてしまうことが十分にあります。
毎日の楽しみである食事時に、その方がベストなパフォーマンスを発揮できるようサポートしていきましょう!!
参考文献
応用行動分析の視点から考えるBPSDへのアプローチ

認知症ケアを行う中で、避けて通ることができないのが「BPSDへの対応」です。
暴言や暴力、収集癖や落ち着かないで動いて周る…
「何でこんなことをするんだろう?」
「どうしたら、この行動をやめさせられるのだろう?」
問題となる行動に遭遇するたびに、そんなふうに頭を抱えてしまうことが多くあるかと思います。
BPSDに対して「その方の気持ちによりそって」「生活リズムを整えて」「睡眠・排泄リズムを見直して」「服薬の再検討」などなどが一般的に対応としてあげられます。
STとして、高次脳機能の特性からその方が「どんな世界にいる」のかを推察すること、そこから環境調整をしていくことは、1つBPSD対応に役立てることができるのかなとは思っています。
ST的視点からのBPSDの分析方法についてはこちらの記事にまとめています。
生活リズムを整えること、見当識をサポートする環境設定をした上で、でもどうしようもない時どうしたらいいのか?
「寄り添えてないから」BPSDが軽減しないのか?
そんな時に考える1つの視点となるのが「応用行動分析」のアプローチです。
ここではざっくりと大枠をまとめさせていただきます。
応用行動分析による行動問題へのアプローチの考え方は、こちらの本にとても分かりやすく書いてあります!
こちらの本では対象がASDや知的障害の方などですが、認知症の方にも十分応用できる内容になっています。
応用行動分析(ABA)って何?
ABAとは、B.F.スキナーが創設した基礎研究としての行動分析学を、人々の生活上の困難を改善する目的で応用したものです。 …(中略)…ABAでは行動を「外から観察可能である」と捉えます。しかし全ての行動が外観から観察可能かというと、中には難しい行動(その人の思考や感情など)もあります。
ABAでは、その人の行動の原因をその人の内面(例えばこころや性格など)に求めることはしません。…(中略)…すなわち「その人の行動は、その人の周囲の環境との相互作用によって生じる」と考えます。…(中略)…ABAに基づく支援の目標とは、それら周囲の刺激(環境)をコントロールすることによって、その人の望ましい行動を増加させ、不適切な行動を減少させるというものです。
(施設職員ABA支援入門 村本譲司)
BPSDを応用行動分析学の視点から感がえる際の一番のポイントは
【行動問題を「環境」との関連で考える=「心の問題」を先に取り上げない】
この部分に尽きると思います。
具体的な考え方については後で触れていきます。
応用行動分析の元となる考え方
スキナーの名前は、少し心理学をかじったことのある方は聞いたことがあるかと思います。
心理学でスキナーの名前は「行動主義」「オペラント条件付け」等の用語と一緒に出てきますね。
今回ご紹介している「応用行動分析」も、「行動主義」の考え方に基づいています。
行動主義とは?
とてもとてもざっくりと「行動主義」とはどんな考え方なのかを誤解を恐れず表現すると、「目に見えない心の動きは、目に見える行動として観察可能である」という考え方です。
「心」はブラックボックスではあるけれど、入ってくる「刺激」を変化させることで、出現する「反応」は変化する。
刺激を変化させ生じる反応を観察することで、心的過程(心で起こっていること)を推察することができる。

「生じる反応を、入ってきた刺激との関係で考えていく」
とざっくり考えて頂ければ大丈夫です。
応用行動分析の視点からアプローチを考える際も、問題となる行動(反応)を刺激との関係で考えます。
問題となる行動が「何故」起こるのか考える時、その原因を最初から「心の問題」(不安だから、寂しいから…)に求めるのではなく、その時の「状況」「環境」=刺激から考えます。
どんな環境下で、どんな刺激が周囲にある/本人に与えられた中で、その行動が起こったのかを観察します。
+αとして、その行動によって対象者がどんな「プラスの結果」を得たのかも評価します。
前掲した本には、行動問題の機能(働き)として「注目」「要求」「逃避・回避」「感覚」の4つが挙げられています。
ある刺激下・環境下で、ある反応をしたことで、それらの欲求が満たされる効果が得られた時、その反応は強化されます。
つまり、その反応を繰り返すようになるということです。
このように「行ったある行動に対して、報酬が与えられることで、その行動を起こしやすくなる」ようにすることが【オペラント条件付け】です。
オペラント条件付けとは?
オペラント条件付けの非常にざっくりとした内容は、先ほど述べた通りです。
【パブロフの犬】で有名な「古典的条件付け」との差異は、「自発的な行動」の有無です。
古典的条件付けでは「餌」と「ベル」の対呈示により、本来「餌」でのみ生じる「唾液分泌」という反応が、「ベル」の刺激だけでも無意識で生じるようになります。
一方でオペラント条件付けにおいては、特定の「自発的な行動」に対し報酬が与えられること(=強化)によって、その行動がより起こりやすくなっていきます。
反対に、ある行動に対して罰(嫌なこと)が与えられると、その行動は起こりにくくなっていきます。
BPSDを「強化」してしまっている介護者の対応
先ほど行動問題には「注目」「要求」「逃避・回避」「感覚」の4つの機能があるとご紹介しました。
つまり、問題的な行動を起こすことによって、この4ついずれか/あるいは複数の欲求を満たすことになっている、という意味です。
この中で職員が気付かずに問題行動に対して「報酬」として与えてしまっている要素が「注目」です。
例えば、ところかまわず排尿していまう利用者さんがいたとします。
廊下で排尿されてしまった時、職員は慌てて駆け寄って、その利用者さんに対し言葉をかけ、触れて関わります。
もちろん見当識や排尿コントロールの問題はもちろんあるでしょうが、駆け寄って言葉をかけるその対応によって「私に関わってほしい」という「注目」の欲求が満たされてしまっています。
【廊下で排尿する→職員が来て自分に関わってくれる(=報酬・強化子)】の図式が成立してしまっているのです。
自分(職員)の声掛け、視線、笑顔、場合によっては「やめてください」「なんでそんなことをすんですか!」といった制止や叱責の言葉でさえも、その行動を「強化」する「報酬」となってしまうことを、ケアにあたる職員はよく肝に銘じておく必要があります。
じゃあ廊下で排尿されたり、まさに異食をしていたり、はたまた職員にセクハラをしてくるような場合どうしろって言うのよ!!となりますよね。
大事なのは職員の「過剰な反応」をやめることです。
廊下で排尿されても血相を変えて近寄るのではなく、淡々と処理をする。
セクハラは「やめてください」で距離をとる。視界から消える。
「なんてことするんですか」とわーわーずっと騒ぎ立ててしまうと「注目」が満たされてしまいます。
その場では淡々と対応し、必要以上の「注目」を与えることを避けます。
加えて、介護者は問題となる行動が起こった時には急いで駆け寄ったりと対応しますが、望ましい行動をしているときは「問題ないな」と思ってちらっと見るくらいで関わらないことが多いです。
注目されないこと・一人でいること・何もやることがない暇な状況は、問題行動を生み出しやすい環境です。
問題行動を減らし、望ましい行動を増やしていくためには、望ましい行動に対して報酬を与えていく必要があります。
つまり、好ましい状況(セクハラではない日常会話をしている、トイレで排尿できた)において、その方が問題行動で満たしていたものを強化子・報酬として与えていきます。
「注目」の機能が大きかったのならば、穏やかな日常会話ができる時間を毎日一定時間取ることで、その欲求が満たされるかもしれません。
【行動問題が生じた時の「過剰な対応」を避ける事+望ましい行動をしている時に「十分な強化」を行うこと】が、介護者の対応として望まれます。
現場ではどうしても問題となる行動が起こった時にだけ、対象者に関わることが多くなってしまいます。
反対に望ましい行動(穏やかに談笑している、レクや生活リハに参加している…)をしている方々は「大丈夫だな」と横目で見るだけで、積極的な関わりをその時にもちません。
当たり前にしてしまっているこの対応が、「行動問題に対し強化(=問題となる行動が起こった時に声掛けなど関わりをもつ)」、「望ましい行動に対し嫌悪刺激(=レクの場にはおとなしくいるけれど、うまく参加できず寂しい)」になってしまっている可能性があります。
問題となる部分だけを見るだけでなく、うまく過ごせている部分を見つけましょう。
増やしていきたい行動に対しては、積極的に「強化」を行っていくことが大切です!!
アプローチの考え方
ある行動問題が起こっている時。
まずは情報を集めましょう。
いつ、どんな状況で、どの程度その行動が起こっていて、その結果どうなったのか。
反対に、どんな時間・状況下では、その行動は起こっていないのか。
この時フォーカスする行動は、具体的で、回数を数えることができるものにします。
例)
「興奮」ではなく、「机をたたく」「大声で叫ぶ」
「暴力」ではなく、「杖を振り回す」
具体的に行動を指定するのは、アプローチする対象を明確化するためです。
回数を数えられることによって、介入による結果が測定可能になります。
そのように対象とする行動を定義した上で、その行動が起こりやすい条件、起こりにくい条件を探していきます。
起こりやすい条件・結果を分析することで、その問題行動の機能を考えることができます。
騒がしい環境下で落ち着かない・何もすることが無くて落ち着かない、などの場合は、環境調整を行うことで問題行動が減少する場合もあります。
応用行動分析の考え方で行動問題を減らしていくには、「先行刺激」or「後続刺激」を変えていくのですが、行動問題に対し「罰」を与えてその行動を減らそうとすることは倫理に反する上に、一時的にしか効果がないとされています。
そのため、実際の介入では情報収集から仮説を立て、「先行刺激」=「環境」「状況」を変化させる手法を取ります。
そわそわしだす時間は?周りの状況は?歩き回ることで、スタッフはどう対応してその対応はその人に何を与えている?
落ち着いて過ごしている時間に対しても同様に観察・考察していきます。
起こりにくい条件の分析により、望ましい行動を増やすにはどうすればいいのかを考えるヒントになります。
また問題行動と同様の機能を持つ「代替行動」を考えていくことも有効です。
(例:大声を出す→職員が来てくれる
代替行動:NCを押す、ベルを鳴らす)
代替行動や望まれる行動の定着を促す方法については、また別のところでまとめていきたいと思います!
おまけの小話
応用行動分析による行動問題へのアプローチについて調べていると、「生活の質」「環境の多様性」の豊かな環境の方が、行動問題が生じにくい、という研究結果に出会いました。*1
つまり、退屈で暇ですることが何もない状況は行動問題・BPSDを起こしやすい。
楽しくやることがある状況では、そのような問題は起こりにくい。
この結果は、「生活リハ」を積極的に行っていく理由の1つになるのではないかなと思います。
レクリエーションを特定の時間に行うことももちろん有用ですが、それ以外の時間に「過剰な休憩→退屈」を生じさせないように、その方の好みと機能にあった活動を「生活リハ」として取り入れることでBPSDを予防していく。
そのような視点でリハプログラムを考えていくのもいいなと思っています!
参考文献